العين

تركيب عين هو العضو المتخصص فى عملية الإبصار والتى توجد
فيها مستقبلات الضوء حيث تتأثر بالموجات الضوئية وتكون صورا للأجسام
المرئية على شبكية العين .

تتكون العين (كرة العين) من ثلاث طبقات وهي من الخارج للداخل:
o الصُلبة Sclera :
وهي الطبقة الخارجية للعين وتتكون من نسيج ضام قوي غير شفاف لحماية العين -
الصُلبة لا تمتص الضوء بل تعكسه ولهذا لونها أبيض- تلف الصُلبة معظم كرة
العين إلا الجزء الأمامي الذي هو قرنية العين الشفافة.
o المشيمية Choroid :
وهي الطبقة التي تقع بين صُلبة العين وشبكية العين - والمشيمية تحتوي على
شبكة غنية من الأوعية الدموية ووظيفتها الأساسية هي دعم شبكية العين وتوفير
الغذاء والأوكسجين لها. المشيمية تغطي ثلثي كرة العين فقط الجزء الخلفي.
o الشبكية Retina :
وهي الطبقة الداخلية للعين و تغطي ثلثي كرة العين من الداخل الجزء الخلفي -
الشبكية هي الطبقة التي تحتوي على المُستقبلات الضوئية Photoreceptors و
المسؤولة عن البصر - حيث أنها تستقبل الضوء الواقع عليها و تحوله لإشارات
كهربائية تنتقل عن طريق الألياف العصبية البصرية و التي تتجمع في القرص
البصري Optic Disc أو الذي يُسمى كذلك بالبقعة العمياء (حيث أن القرص
البصري لا يحتوي على مستقبلات ضوئية) لتكوين العصب البصري- و تحوي الشبكية
على النُقرة Fovea وهي عبارة عن بقعة مقعرة في الشبكية تحتوي على كميات
كبيرة من المُستقبلات الضوئية و تستخدمها العين للبصر الحاد -أي بأن العين
تلتف ليقع الضوء على هذه البقعة.
مكونات العين وأجزاءه :
الجسم الزجاجي Viterous Body
يملأ كرة العين الجسم الزجاجي - وهو عبارة عن جسم هلامي شفاف يُحافظ على
كرويتها- و يتصل من الأمام بالجسم الهدبي Ciliary Body وهو عبارة عن عضلات
تتحكم في شكل عدسة العين بحيث إذا تقلصت يقل تحدب العدسة وإذا ارتخت يزيد
تحدب العدسة و هذه العملية هي التي تُركز الضوء على الشبكية للإبصار على
حسب بعد الجسم عن العين.
القزحية Iris - بؤبؤ العين Pupil
أمام عدسة العين تكون القزحية - وهي التي تُعطي العين لونها - و تتكون
القزحية من عضلات دائرية و عضلات شعاعية - وفي الوسط الفتحة التي تُسمى
بؤبؤ العين (حدقة العين) - العضلات الدائرية تضيق بؤبؤ العين و الشعاعية
تُوسع بؤبؤ العين حسب كمية الضوء - ففي الظلام يتوسع بؤبؤ العين للسماح
لأكبر كمية من الضوء الدخول للعين لتسهيل الرؤية - و عندما يكون الضوء ساطع
يتضيق بؤبؤ العين لتكون الرؤية واضحة و ليست مشوهة
القرنية Cornea
بعد القزحية و في مقدمة العين تكون القرنية - وهي شفافة ولا تحتوى على
أوعية دموية حيث أنها تأخذ ما تحتاجه من الأكسوجين مباشرة من الهواء
والغذاء عن طريق الترشيح من الخلط المائي Aqueous Humour , وهو المحلول
الذي يملأ الغرفة الأمامية و الغرفة الخلفية.
الغرفة الأمامية الغرفة الأمامية هي الفراغ الواقع بين القرنية والقزحية -
والغرفة الخلفية هي الفراغ الواقع بين عدسة العين و القزحية - يملأ الخلط
المائي هاتين الغرفتين و يتركهما عن طريق قناة شليم Schlemm Canal التي تقع
في الزاوية بين القرنية و القزحية في الغرفة الأمامية- الخلط المائي هو
المسؤول عن ضغط العين Intraocular Pressure , فإذا تجمع و لم يستطع الخروج
لسبب ما يؤدي ذلك إلى إرتفاع ضغط العين و المرض المعروف بالماء الأزرق
Glaucoma.
النظام الدمعي Lacrimal Apparatus
يتكون النظام الدمعي من الغدة الدمعية Lacrimal Gland التي تقع في الجزء
العلوي الأمامي الخارجي لحجر العين - وتصب الدموع عبر قنوات دمعية على
ملتحمة العين Conjunctiva - وبعدها تنتقل الدموع إلى زاوية العين الداخلية
لتنتقل عبر القُنيات الدمعية Lacrimal Canaliculi إلى الكيس الدمعي
Lacrimal Sac والذي يحبس الدموع من أن تنزل دفعة واحدة لتجويف الأنف--
بعدها تنتقل عن طريق القناة الأنفية الدمعية Nasolacrimal Duct لتصب في
تجويف الأنف عبر فتحتها في النُقرة الأنفية السُفلى.

العضلات التي تُحرك العين هي :
oالعضلة المستقيمة الوحشية (الجانبية) Lateral Rectus Muscle وهي تلف العين للخارج اي النظر للجانب الخارجي (طرف العين).
o العضلة المستقيمة الإنسية (الداخلية) Medial Rectus Muscle وهي تلف العين إلى الداخل للنظر صوب الأنف.
o العضلة المستقيمة العلوية Superior Rectus Muscle وهي تلف العين للنظر للأعلى وللداخل.
o العضلة المستقيمة السفلية Inferior Rectus Muscle وهي تلف العين للنظر للأسفل وللداخل.
o العضلة المائلة العلوية Superior Oblique Muscle وهي تلف العين للنظر للأسفل وللخارج.
o العضلة المائلة السفلية Inferior Oblique Muscle وهي تلف العين للنظر للأعلى وللخارج.

الألوان ضرورية في حياتنا اليومية و تؤثر علينا , فللون الأزرق يُريحنا و الأحمر يُوترنا , و تُضيف الألوان إلى حياتنا طابع خاص لا أستطيع أن اشرحه سوى أن أقول لكم تخيلوا الحياة أبيض و أسود فقط! فماذا تكون حالنا؟
أشعة الشمس تتكون من 7 ألوان , و هي ألوان الطيف :
بنفسجي Violet.
لازوردي Indigo.
أزرق blue.
أخضر Green.
أصفر Yellow.
برتقالي Orange.
أحمر Red.
كل لون من ألوان الطيف هو عبارة عن موجات طاقة
كهرومغناطيسية ElectroMagnetic Energy waves له طول موجة Wavelength
مُختلفة , و هذا ما يُعطيها الألوان المُختلفة كل حسب طول موجته.
يُمكننا أن نرى ألوان الطيف السبعة و ذلك بتسليط
أشعة الشمس على مخروط من الزجاج , بحيث يتحلل ضوء الشمس إلى ألوانه السبعة
لأن سرعتها سوف تختلف و هي تمر عبر المخروط لإختلاف طول موجاتها (طاقتها).

كيف تكتسب الأجسام ألوانها؟
تتكون الأجسام من جزيئات , و الجزيئات تتكون من ذرات Atoms و إلكترونات
Electrons , و هذه الذرات و الإلكترونات تتفاعل مع الضوء (الطاقة) الذي يقع
عليها بعدة طرق:
1. تعكس أو تُبعثر الضوء الذي يقع عليها.
2. تمتص الضوء الذي يقع عليها.
3. تترك الضوء الذي يقع عليها يعبر خلالها دون أن يفقد من طاقته.
4. تكسر الضوء الذي يقع عليها.
الأجسام السوداء تمتص جميع ألوان الطيف التي تقع
عليها , و لهذا تبدو سوداء اللون و كذلك تكون حارة لأنها تمتص طاقة الضوء
(الموجات الضوئية). بخلاف الأجسام البيضاء التي تعكس جميع ألوان الطيف , و
لهذا تبدو بيضاء اللون و تكون باردة لأنها لا تمتص طاقة الضوء. النباتات
تحتوي على مادة الكلوروفيل التي تمتص اللون الأزرق و الأحمر و تعكس اللون
الأخضر , لهذا تكون النباتات خضراء و قس على ذلك كل الألوان التي تراها
حولك.
كيف نرى الألوان حولنا؟
الإنسان يُبصر الأشياء حوله بوقوع الضوء عليها و إنعكاسه إلى العين ليقع
على الشبكية التي تحول طاقة الضوء إلى إشارات كهربائية تعبر إلى المخ عن
طريق العصب البصري و الذي بدوره يترجمها إلى ما نراه من حولنا و بالألوان.
في شبكية العين يوجد نوعان من المُستقبلات :
1- العُصيات Rods .
2- الأقماع Cones .
العُصيات مسئولة عن البصر الأبيض و الأسود و
نستخدمها أكثر في الظلام , و الأقماع مسئولة عن البصر بالألوان أو رؤية و
تمييز الألوان عن بعضها البعض. القمع إما أن يحتوي على صبغة حساسة للأزرق
أو الأحمر أو الأخضر , و يمتص موجات الضوء ذات طول مُعين. فالأقماع التي
تمتص موجات الضوء القصيرة , تمتص الضوء الأزرق (تميز اللون الأزرق) و
الأقماع التي تمتص موجات الضوء المتوسطة تمتص الضوء الأخضر (تميز اللون
الأخضر) , و الأقماع التي تمتص موجات الضوء الطويلة تمتص الضوء الأحمر
(تميز اللون الأحمر).
اللون الأزرق و الأحمر و الأخضر هي الألوان
الأساسية التي تتكون منها جميع اللوان , فبإثارة تركيبات مُختلفة من هذه
الأقماع نرى الألوان بإختلافها و تنوعها من حولنا.
تركيب شبكية العين في الإنسان و تبدو العُصيات و الأقماع.
ما هو عُمى الألوان؟
عُمى الألوان (الاسم العلمي achromatopsia) هو عدم القدرة على رؤية بعض
الألوان و التمييز بينها أو عدم القدرة الكاملة على رؤية أي لون. و ينتج عن
نقص في إحدى أنواع الأقماع أو غيابها جميعاً. هنالك 3 أنواع من عُمى
الألوان الأكثر شيوعاً :
1. عُمى الألوان الأحمر - الأخضر Red-Green
Colour Blindness و هو الأكثر حدوثاً ببين الناس , و يُصيب تقريباً 8% من
الرجال و أقل من 1% من النساء. و ينتج عن غياب الأقماع الحساسة للون الأحمر
أو اللون الأخضر.
2. عُمى الألوان الأزرق - الأصفر navy-Yellow Colour Blindness و ينتج عن غياب الأقماع الحساسة للون الأزرق و هو نادر الحدوث.
3. عُمى الألوان الكامل Total Colour
Blindness و ينتج عن غياب الأقماع تماماً من شبكية العين حيث تحتوي على
العُصيات فقط , حيث لا يرى المُصاب سوى بالأبيض و الأسود و هو مرض نادر
جداً جداً.
عُمى الألوان مرض وراثي , أي ينتقل عن طريق الصبغات الوراثية
(الكروموسومات) Chromosomes , و ينتقل عن طريق الصبغة الوراثية الجنسية Sex
Chromosomes بصفة وراثية مُتنحية Sex Linked Recessive . لهذا السبب يُصيب
عُمى الألوان الرجال أكثر من النساء , لأن تركيبة الذكر الكروموسومية هي
XY و تركيبة المرأة الكروموسومية هي XX و المرض ينتقل عن طريق الكروموسوم X
بصفة مُتنحية و إحتمال إتحاد كروموسومين X مُصابين بالمرض ضئيل جداً مما
يؤدي إلى إصابة الرجال أكثر من النساء.

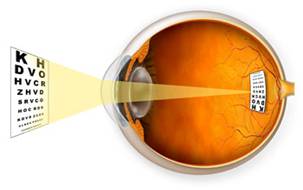
الإبصار الطبيعي:
الرؤية الطبيعية هي صورة واضحة تتكون في الشبكية
Retina داخل العين. إن الشبكة البصرية لعين ذات رؤية طبيعية المؤلفة من
القرنية cornea، وعدسة العين والجسم الزجاجي vitreous body، تعكس أشعة
الضوء كما تتلقاها من الأجسام الخارجية على الرتينا Retina. يسمى هذا
الإنعكاس الضوئي إنكسار البصر. وتقاس قوة إنكسار البصرفي كل الأعضاء
المذكورة آنفاً للشبكة البصرية للعين بـ ديوبترز Diopters تلحقها العلامة
D. وتكون درجة الإنكسار عند الصفر عندما تكون الرؤية في منتصف الشبكية
Retina.
لكي ترى العين الأجسام بوضوح لا بد أن تتمركز الأشعة
المنعكسة من تلك الأجسام على الشبكية - منطقة البقعة الصفراء Macula من
الشبكية- وهذا يتم عن طريق إنكسار أشعة الأجسام عبر القرنية وعدسة العين
وتجمعها على الشبكية- و لكن يعاني بعض الأشخاص من عيوب في هذه الوظيفة
الطبيعية التي تقوم بها العين مما يسبب بعض المشاكل في الرؤية مثل :
o قصر النظر
o بعد النظر
o اللابؤرية – استجماتزم
o قصو البصر.
أسباب طول أو قصر النظر:
الزيادة أو النقصان في طول عمق العين -مقلة العين- من الداخل.
الزيادة أو النقصان في قدرة العين على تجميع الأشعة المنعكسة من الأجسام - وهي غالبا ما تكون بسبب عوامل وراثية.
قُــصــر الــنـظــر Myopia
هي الحالة التي تتكون فيها صور الأجسام أمام الشبكية
بدلا من أن تتكون على الشبكية نفسها مما يؤدي إلى عدم وضوح الرؤية – وتكون
الأعراض كما يلي :
o عدم وضوح الرؤية عن بعد - مفضلا الجلوس عن قرب لتدقيق الرؤية مثل مشاهدة التليفزيون
o تضييق الجفون -شبه اغلاق الجفون - للرؤية عن بعد.
o الحول عند الأطفال.
o الصداع.
بُــعــد الــنــظـــر Hyperopia
هي الحالة التي تتكون فيها صور الأجسام خلف الشبكية
بدلا من أن تتكون على الشبكية نفسها مما يؤدي إلى عدم وضوح الرؤية – وتكون
الأعراض كما يلي:
o عدم وضوح الرؤية عن قرب - الصعوبة في القراءة.
o الحول عند الأطفال.
o الصداع - بسبب إجهاد العين.
اللا بـــؤرة – الإستجماتيزم- Astigmatism
هي حالة من سوء الإنكسار الضوئي - والتي لا تتمركز
فيها الأشعة المنعكسة من الأجسام في بؤرة (نقطة) محددة على شبكية العين –
وتحدث نتيجة عدم إستواء سطح القرنية أو العدسة - وجود إنحناءات و إلتواءات-
مما ينتج عنه تنوع وإختلاف في قوة الإنكسار الضوئي في العين الواحدة وتكون
الأعراض كما يلي :
o عدم وضوح الرؤية للأجسام القريبة أو البعيدة معا.
o تداخل صور الأجساو و الخطوط.
o الصداع.
علاج حالات قصر و بعد النظر و اللابؤرة :
o إستعمال النظارة الطبية - العدسة المناسبة.
o إستعمال العدسات اللاصقة.
o الليزر- لتغيير معدل إنكسار الضوء عبر القرنية - مثلا التشطيب LASIK.
o الجراحة - لتغيير معدل إنكسار الضوء عبر القرنية أو العدسة - مثلا زراعة عدسة إضافية داخل العين.
الــقــدع - PresByopia
هو تضاؤل القدرة على الرؤية عن قرب مثلا
القراءة-الخياطة، وتظهر عادة بعد سن الأربعين وتزداد حدة مع التقدم في
العمر دون تأثر قوة النظر عن بعد، ويكمن السبب في التناقص في مرونة العدسة
البلورية مع تقدم العمر بحيث لا تستطيع التكيف مع الرؤية عن قرب - مثلاً
القراءة، وتكون الأعراض كما يلي :
o الإضطرار إلى إبعاد الأجسام الدقيقة أو الكتاب للرؤية بوضوح.
o الصداع.
العلاج :
o إستخدام نظارة طبية للقراءة أو للأعمال القريبة من العين.
o ممكن أن تكون النظارة منقسمة إلى جزء علوي عادي للرؤية البعيدة وسفلي للقراءة والأعمال الدقيقة.
o استخدم النظارة الطبية للقراءة بناء على تعليمات الطبيب في حالة قصو البصر يغنيك عن كثير من المعاناة
****************
****************
جلوكوما العين

جلوكوما
ما هى الجلوكوما؟
الجلوكوما (الغلوكوما ، الماء الأرزق ، أو الماء الزرقاء)
هى مرض يصيب العصب البصرى (هو الذى يحمل الصور التى نراها إلى المخ)
نتيجة إرتفاع الضغط بالعين فيحصل نتيجة ذلك تلف في أنسجة العصب البصري ،
فهو مثل كابل الكهرياء الذى يحتوى على كمية هائلة من الأسلاك الرفيعة.
إذ يحتوى العصب البصرى على عدد كبير جدا من الألياف العصبية
وهى التى تتلف بتأثير الجلوكوما مما يؤدى لتكوين بقعا عمياء
داخل العين (فقد أجزاء من المجال البصري للرؤية).
وإذا لم يعالج المرض يحدث تلفا كليا في العصب البصري
وبذلك تفقد العين قدرتها على الإبصار.
يعرف مرض الجلوكوما عند عامة الناس بالماء الأزرق ،
وفي الحقيقة فإن تسميته بهذا الإسم خطأ شائع إذ أنه لا توجد
مياة زرقاء بداخل العين ولكن أتت هذه التسمية من مفهوم
كلمة الجلوكوما عند الإغريق والتي تعني شلالات زرقاء ،
لان المريض أحيانا يشاهد هالات زرقاء حول مصدر الضوء
فيعطي الإنطباع أن بداخل العينين مياه زرقاء.
الرؤية عند مريض الجلوكوما

ما هى أسباب الجلوكوما؟
يوجد سائل يدعى " السائل المائي " يفرز داخل العين ويتم تصريفه خارجها.
وهذا السائل ليس جزءا من الدموع التى تفرز خارج العين فوق سطحها.
ويرجع سبب الإصابة بمرض الجلوكوها (إرتفاع ضغط العين)
إلى عدم توازن بين كمية السائل الذي تفرزة العين وبين قدرة القنوات الخاصة للعين
على تصريف هذا السائل فينتج عن ذلك تجمع هذا السائل داخل العين والضغط
على أنسجة العين الداخليه بما فيها العصب البصري ، وهناك أسباب
عديدة تودي إلى قلة تصريف العين للسوائل ، منها إنسداد أو ضيق
الفتحات الخاصة بالتصريف أو وجود التهابات داخل العين تودي
إلى ضيق القنوات ، كما أن إصابات العين قد تؤدي إلى تلف في أنسجة القنوات.
***

صورة لقاع العين لمريض الماء الأزرق , القرص الأبيض هو العصب البصري
و في إرتفاع ضغط العين يتقعر نتيجة لضغط السوائل المتراكمة في العين
و بالتالي تؤدي إلى ضمور العصب و فقدان النظر.
***
كيف يتم علاج الجلوكوما؟
كقاعدة فإن التلف الذى تحدثه الجلوكوما للعصب البصرى لا يمكن علاجه.
وتعمل قطرات العين والأقراص وأشعة الليزر والعمليات الجراحية
لمنع المزيد من التلف فقط. وفى أى نوع من الجلوكوما فإن الفحص
الدورى مهم لمنع فقدان البصر.
هناك أنواع عديدة من الأدوية التي تخفف ضغط العين ،
كما أن العلاج بأشعة الليزر قد يفيد في بعض الحالات
وأحيانا قد لا تستطيع الأدوية تخفيض ضغط العين فينصح أخصائي العيون
بإجراء عملية جراحية تساعد على تصريف سائل العين
حتى ينخفض ضغط العين إلى المعدل الطبيعي.
الآثار الجانبية لقطرة الجلوكوما

قطرة
العين التي تعالج الجلوكوما قد تتسبب في آثار جانبية للعين ، منها تشوش
الرؤية ، ألم العين ، ظهور الاجسام السابحة ، الحكة ، الاحمرار ، التدميع و
التورم . والذي ربما لا تعرفه وهو أن هذه العقاقير التي تحتوي عليها
القطرة يمتصها جسمك كذلك من سطح العين أو من خلال القنوات الدمعية إلى
الانف والبلعوم . فإذا اصبت بهزال أو ارهاق غير معتاد مع ضيق تنفس وطفح
وجفاف بالفم واسهال وعصبية وتنميل بالاصابع والاقدام ،بل وحتى انخفاض في
الرغبة الجنسية بعد أن بدأت العلاج بقطرة الجلوكوما ، فإنها قد تكون من
الأعراض المصاحبة لهذه القطرة . فإن حدث هذا ، فإن طبيبك في الغالب يستطيع
إيجاد نوع بديل من القطرة لكي تستخدمها .
من
الممكن الحد من هذه الآثار . أغلق عينيك بعد وضع القطرات لمدة دقيقة إلى
دقيقتين ، وإضغط بلطف بإتجاه زواية العين القريبة من قناة الدمع وإمسح أية
قطرات غير ضرورية لامست الجفن .
إقرا النشرة الدوائية المصاحبة للقطرة وناقش مع طبيب العيون والطبيب العام أية أعراض محتملة لها .
مخاطر الاصابة بالجلوكوما :
إن الخطر الذي يتهددك بالإصابة بالجلوكوما يتزايد إن كنت واقعاً ضمن واحدة من تلك الفئات الأكثر تعرضاً للخطر :
- مرة ونصف : الافراط في تعاطي الكحولياتمرتان : مصاب بقصر نظر
- مرتان ونصف : مصاب بارتفاع في ضغط الدم
- مرتان ونصف : مريض بالسكر
- ثلاث مرات ونصف : لديك تاريخ عائلي من الاصابة بالجلوكوما
- اربع مرات ونصف : اصحاب البشرة السوداء
****************
*************
قرحة القرنية Corneal Ulcer


- مقدمة عن قرحة القرنية
- أسباب قرحة القرنية
- أعراض قرحة القرنية
- العلاج و الوقاية من قرحة القرنية
[center]
مقدمة عن قرحة القرنية

قرنية العين عبارة عن غشاء رقيق شفاف يغطي الجزء الملون في مقلة العين ( القزحية the iris ).

و قرحة ( تقرح ) القرنية عبارة عن تآكل أو وجود قرحة مفتوحة في الطبقة
الخارجية للقرنية تتسبب في ألم و احمرار بالعين. و مع العلاج عادة يتم
الشفاء خلال 3-4 أيام. و إذا استمرت الحالة أكثر من تلك المدة فهذا يشير
إلى حدوث مضاعفات للحالة. و يكون مصاحبا لها عدوى بكتيرية، فيروسية، فطرية،
أو طفيلية.
أسباب قرحة القرنية
تتمثل أسباب الإصابة بقرحة القرنية في الآتي:
[center]
العدوى: أغلب قُرح القرنية تحدث نتيجة عدوى
العدوى البكتيرية: تنتشر في مستخدمي العدسات اللاصقة.
العدوى الفيروسية: مثال فيروس الهربس و فيروس الجديري المائي (العنقز).
العدوى
الفطرية: يمكن أن تحدث نتيجة عدم العناية بنظافة العدسات اللاصقة، أو نتيجة
الاستخدام المفرط لقطرات العين التي تحتوي على الكورتيزون.
</li>
دخول
جسم غريب للقرنية أو الإصابة بخدوش بالقرنية، مما يتسبب في إصابة سطح
القرنية و يجعلها عرضة لاقتحام البكتريا و التسبب في قرحة القرنية.
الإصابة
بجفاف العين المزمن الذي يحدث نتيجة عدم وجود الطبقة الدمعية الرقيقة على
سطح العين التي تعمل على التنظيف المستمر للعين و حمايتها من أي عدوى أو
جسم غريب ( كحبيبات الرمل الصغيرة ) يدخل العين.
التعرض لمواد كيميائية تدخل العين.
تنتشر
الإصابة بقُرح القرنية في الأشخاص الذين يستخدمون العدسات اللاصقة خاصة
العدسات المرنة الممتدة ( التي تظل بالعين عدة أيام متصلة دون إزالتها ليلا
). فخطر الإصابة بقرحة القرنية يزداد عشرة أضعاف عند مستخدمي تلك العدسات
اللاصقة.

و تتسبب العدسات اللاصقة في مشاكل بالعين بواسطة عدة طرق:
- حدوث خدوش للقرنية عند حواف العدسات اللاصقة مما يجعل القرنية أكثر عرضة للبكتريا.
- أحيانا
تتجمع الأوساخ الصغيرة جدا ( حبيبات دقيقة جدا ) خلف العدسات اللاصقة ( بين
العدسات اللاصقة و سطح القرنية الخارجي ) مما قد يتسبب في خدوش بالقرنية.
- أحيانا
عند عدم تنظيف العدسات اللاصقة جيدا تتواجد البكتريا على السطح الداخلي
للعدسات اللاصقة ( الملامس للقرنية ). و بالتالي عند وضع العدسات اللاصقة
بالعين مدة طويلة يمكن أن تتكاثر تلك البكتريا و تصيب القرنية.
- ارتداء
العدسات مدة طويلة مستمرة يمكن أن يمنع الأكسجين عن القرنية ( نظرا لأن
العدسات اللاصقة تغطي القرنية فتحجب عنها الهواء و الأكسجين ) مما يجعلها
أكثر عرضة للعدوى.
أعراض قرحة القرنية
تتمثل أعراض قرحة القرنية في الآتي:
احمرار شديد بالعين.

- ألم بالعين.
- الشعور بوجود جسم غريب بالعين.
- التدميع المستمر.
- إفرازات صديدية أو لزجة و سميكة من العين.

- زغللة بالرؤية.
- الحساسية الزائدة للضوء.
- انتفاخ جفن العين.
- وجود بقع صغيرة مستديرة بيضاء أو رمادية اللون يمكن رؤيتها بالعين المجردة بالقرنية إذا كانت حجم القرحة كبير.

بالكشف الطبي يستطيع طبيب العيون بواسطة مجهر العين الخاص Slit lamp تحديد وجود قرحة بالقرنية.
التي تساعد على ترطيبها ومنع التهابها .
يقل إفراز الدموع مع التقدم فى العمر. ورغم أن حدوث جفاف العين
وبالذات بعد سن اليأس . عادة ما يصاحب جفاف العين
إلتهاب المفاصل وجفاف الفم. كما قد تسبب بعض الأدوية
جفاف العين من خلال تأثيرها على تقليل إفراز الدموع.
وقد يحتاج الطبيب لإجراء بعض الاختبارات التي تقيس إفراز الدموع.
العين والمحافظة على رطوبة سطحها.
من مرة كل ساعتين. وهناك نوع من الدموع الصناعية الصلبة
تؤدى دور الدموع. ويمكن استعمال هذه الدموع الصناعية
حسب الحاجة (مرة أو مرتين في اليوم) .
هـو شكل آخر للحفاظ على العين في حالة رطبة. وفى الوضع الطبيعى
فإن الدموع يتم تصريفها من خلال قناة صغيرة إلى الأنف .
على الدموع الطبيعية لفترة أطول فوق سطح العين.
تسبب عتامة أو تشوهات أو ندابات.
إن إصابة القرنية وأمراضها قد تكو مؤلمة وفي بعض الأحيان قد يكون الألم فوق طاقتنا.
القرنية عند تعرضها استعمال النظارات الواقية.
وبعض مشاكل القرنية وراثية وقد تؤدي إلى عتمتها أو فقدان البصر.
أن الكشف الطبي المنتظم بواسطة استشاري العيون من الضروري أن التشخيص السليم والعلاج المبكر قد يقي من العمى .











 الإبصار الطبيعي:
الإبصار الطبيعي:


































 قبل العملية بعد العملية
قبل العملية بعد العملية 


 قبل العملية
قبل العملية 











































































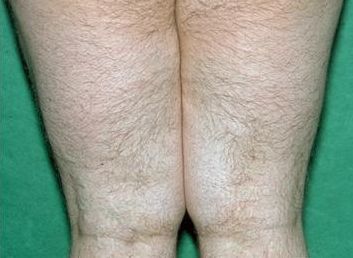
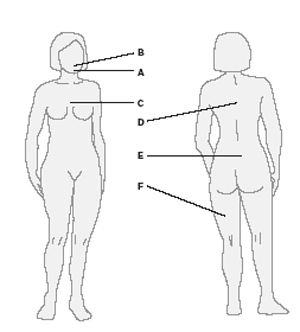

 الذقن الرقبة الساق
الذقن الرقبة الساق  الظهر أسفل البطن ويكون الشعر ملحوظا أكثر عند ذوى البشرة الداكنة حيث تكون الصبغيات به أكثر منها عند ذوى البشرة البيضاء.
الظهر أسفل البطن ويكون الشعر ملحوظا أكثر عند ذوى البشرة الداكنة حيث تكون الصبغيات به أكثر منها عند ذوى البشرة البيضاء.